Bardzo popularnym defektem estetycznym, z którym pacjenci zgłaszają się do lekarzy medycyny estetycznej, są „pajączki naczyniowe” na skórze kończyn dolnych. Teleangiektazje nie tylko szpecą nasze nogi, ale mogą być pierwszym objawem rozwijającej się przewlekłej niewydolności żylnej. Żylaki pojawią się wkrótce, natomiast już przy pierwszych niepokojących objawach należy wykonać badanie USG układu żylnego kończyn dolnych. Wspomniane badanie odpowie na pytanie, czy niezbędna jest interwencja chirurgiczna.
Oceń przydatność artykułu klikając gwiazdkę
Epidemiologia, patogeneza i leczenie przewlekłej niewydolności żylnej oraz żylnej choroby zatorowo-zakrzepowej
Żylaki jako choroba cywilizacyjna
Żylaki kończyn dolnych to jedna z najbardziej rozpowszechnionych chorób na świecie (w USA znajduje się na siódmym miejscu wśród 28 najczęstszych chorób przewlekłych). W Europie na przewlekłą niewydolność żylną w różnym stopniu zaawansowania cierpi co druga kobieta, 35% ludności czynnej zawodowo oraz 50% emerytów. Co ciekawe, u ludności afrykańskiej występuje ona 10-20 razy rzadziej. W Polsce, na podstawie badań A. Jawienia i wsp., częstość występowania przewlekłej niewydolności żylnej wynosi 51% u kobiet i 35% u mężczyzn. W powyższych badaniach żylaki kończyn dolnych stwierdzono łącze nie u 34% badanych, u 25 % występowały na obu kończynach. Co więcej, choroby żył to nie tylko problem społeczny, ale i ekonomiczny. Wydatki na leczenie, zwłaszcza powikłań choroby żylnej, są ogromne. Szacuje się, że w Wielkiej Brytanii leczenie samych owrzodzeń żylnych kosztuje około 400-600 milionów funtów rocznie, natomiast w USA ponad miliardów w skali roku. Całkowite koszty leczenia w Wielkiej Brytanii, Francji i w Niemczech szacuje się na ponad miliard dolarów w każdym z tych państw. Ponadto zdarza się, że choroba żylna bywa przyczyną absencji chorobowej i niejednokrotnie prowadzi do wcześniejszego przejścia na rentę.

Objawy przewlekłej niewydolności żylnej takie jak ból, uczucie pieczenia, ciężkości nóg, kurcze mięśni, zespół „niespokojnych nóg” i zmiany skórne, mogące występować pod postacią teleangiektazji, wenulektazji, żylaków, przebarwień, wyprysków skórnych, dermatosklerozy czy owrzodzeń żylnych w negatywny sposób wpływają na jakość życia pacjentów. Niewydolność żylna może również prowadzić do zakrzepicy i zatorowości płucnej, zagrażającej nagłą utratą życia. Najbardziej rozpowszechnionym problemem są teleangiektazje i żyły siatkowate, występujące u ponad 65% kobiet i ponad 50% mężczyzn.
Przyczyny powstawania żylaków
Często spotykamy się z pytaniem, skąd biorą się żylaki. Pierwszym, najważniejszym „winowajcą” odpowiedzialnym za rozwój przewlekłej niewydolności żylnej są geny. Jeśli rodzice cierpieli na to schorzenie, ryzyko jego rozwoju u dziecka sięga ponad 80%. Kolejnym silnym czynnikiem ryzyka jest płeć. Kobiety w młodym wieku chorują wielokrotnie częściej niż mężczyźni. Po 60. roku życia stosunek zapadalności wynosi 1,5 do 1 – dalej na niekorzyść pań. Kolejnym, niepodlegającym modyfikacji czynnikiem ryzyka jest wiek – im starsi jesteśmy, tym większe prawdopodobieństwo, że rozwiną się żylaki. Istnieje szereg modyfikowalnych czynników ryzyka, które pogarszają stan powierzchownego układu żylnego. Jednym z takich czynników jest palenie tytoniu. Nikotyna przyspiesza niszczenie ścianek naczyń krwionośnych, przyczynia się do zwężenia żył i ich wapnienia. Palenie sprzyja także tworzeniu się zakrzepów.
Wpływ na rozwój choroby żylnej mają także: stosowanie doustnej antykoncepcji hormonalnej, przewlekłe zaparcia czy przebyte ciąże. Dużą grupę ryzyka stanowią osoby z nadwagą. Otyłość zwiększa bowiem obciążenie nóg. Przez naczynia musi przepływać więcej krwi pod większym ciśnieniem, a delikatne żyły nie zawsze sobie z tym radzą. Szczególnie niebezpieczna jest otyłość brzuszna, gdyż nadmiar tkanki w tych partiach utrudnia krążenie. Istotnym czynnikiem jest także współczesny styl życia – długotrwałe stanie lub siedzenie w jednej pozycji. To powoduje, że krew ma utrudnioną drogę do serca, mięśnie nie pracują tak jak powinny, zatem wzrasta ryzyko zastoju krwi w żyłach.
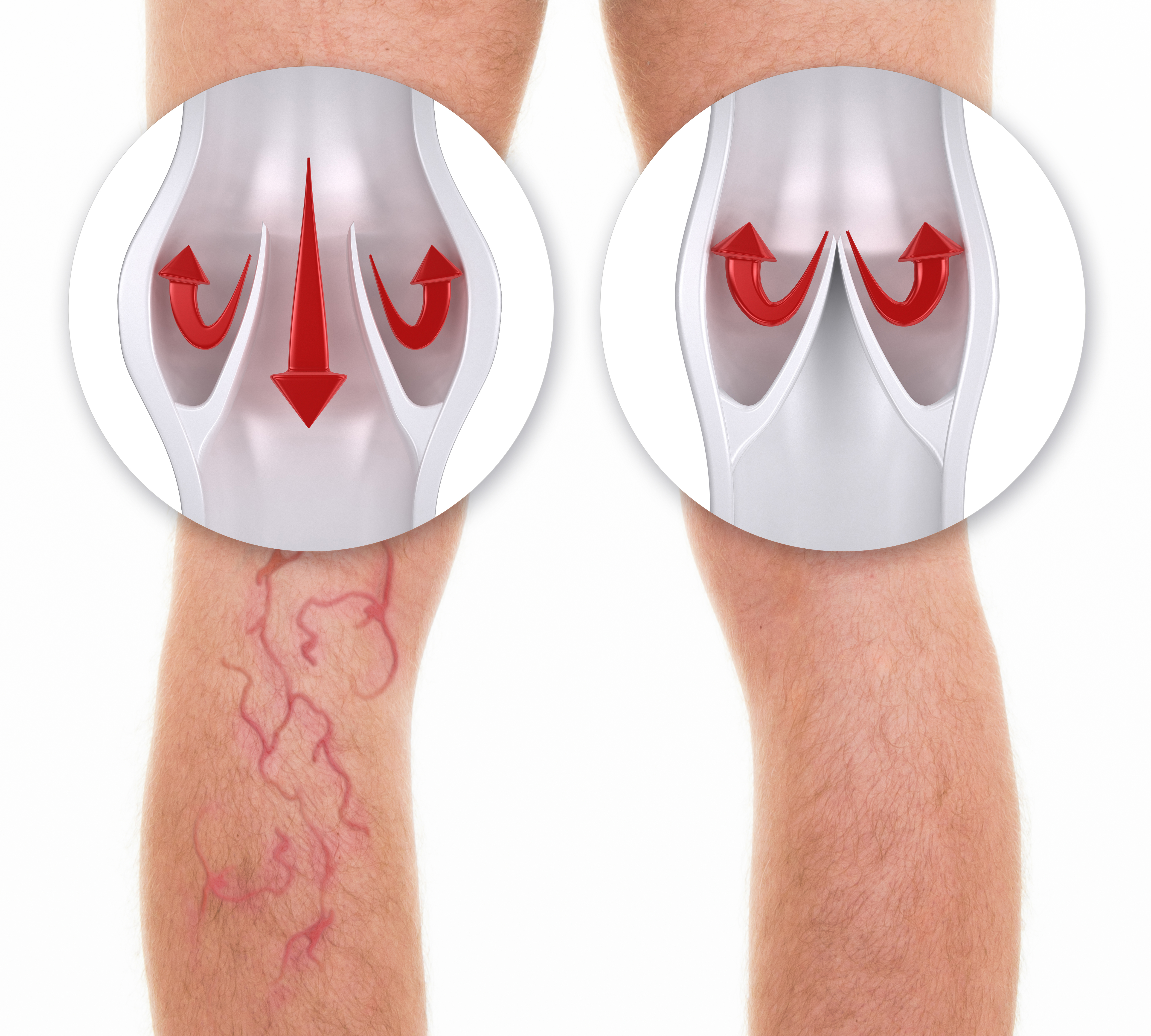

Na poziomie patofizjologii podstawowym czynnikiem doprowadzającym do rozwoju żylaków jest nadciśnienie w układzie żylnym. Powoduje ono zastój krwi i przepełnienie żylnej części mikrokrążenia. Z czasem otwierają się nieprawidłowe połączenia pomiędzy żylną a tętniczą częścią mikrokrążenia, co dodatkowo nasila objawy zastoju żylnego. Kolejnym etapem jest powstanie pułapki leukocytarnej, czyli przemieszczenia się białych krwinek poza światło naczynia. Leukocyty uwalniają mediatory reakcji zapalnej co z kolei zwiększa przepuszczalność naczyń. Teraz nie tylko leukocyty, ale i erytrocyty znajdują się poza naczyniami. Z przesiąkających erytrocytów uwalnia się hemosyderyna, powodując występując przebarwień w obrębie kostek i podudzi. Długotrwały stan zapalny doprowadza do aktywacji fibroblastów i powolnej transformacji podskórnej tkanki łącznej luźnej na tkankę włóknistą. W tkankach objętych chorobą dochodzi do obniżenia ciśnienia parcjalnego tlenu i redukcji naczyń odżywiających, co stymuluje rozwój owrzodzeń żylnych. Wymienione procesy zwiększają lepkość krwi, co predysponuje do rozwoju zmian zakrzepowych.
Ryzyko rozwoju zakrzepicy
Żylaki kończyn dolnych predysponują do rozwoju o wiele poważniejszej patologii żylnej choroby zatorowo-zakrzepowej, w tym śmiertelnej zatorowości płucnej. Triada Wirchowa, czyli zaburzenia składu krwi, zaburzenia przepływu krwi oraz uszkodzenia ściany naczynia prowadzą do zakrzepicy. Czynnikami ryzyka wystąpienia żylnej choroby zatorowo-zakrzepowej są: już przebyta ŻChZZ, odwodnienie, przyjmowanie określonych leków (chemioterapia, sterydoterapia, HTZ, doustna antykoncepcja i stymulacja owulacji), unieruchomienie, urazy, operacje, choroby autoimmunologiczne, trombofilie, nowotwory, ciąża i połóg, sepsa, niewydolność żylna, udar mózgu, złamania, niedowłady, uszkodzenie rdzenia kręgowego.
Rozróżniamy dwie postaci choroby zatorowo-zakrzepowej: zakrzepicę żył głębokich oraz zatorowość płucną. Zapadalność ŻChZZ na świecie ocenia się na 1,6 na 1000 osób rocznie. W USA każdego roku pojawia się około 200 tysięcy nowych przypadków. W Polsce co roku obserwuje się 57 tysięcy zachorowań na zakrzepicę żył głębokich, 36 tysięcy przypadków zatorowości płucnej. W ciągu 2 lat zespół pozakrzebowy rozwinie się u 17% chorych.
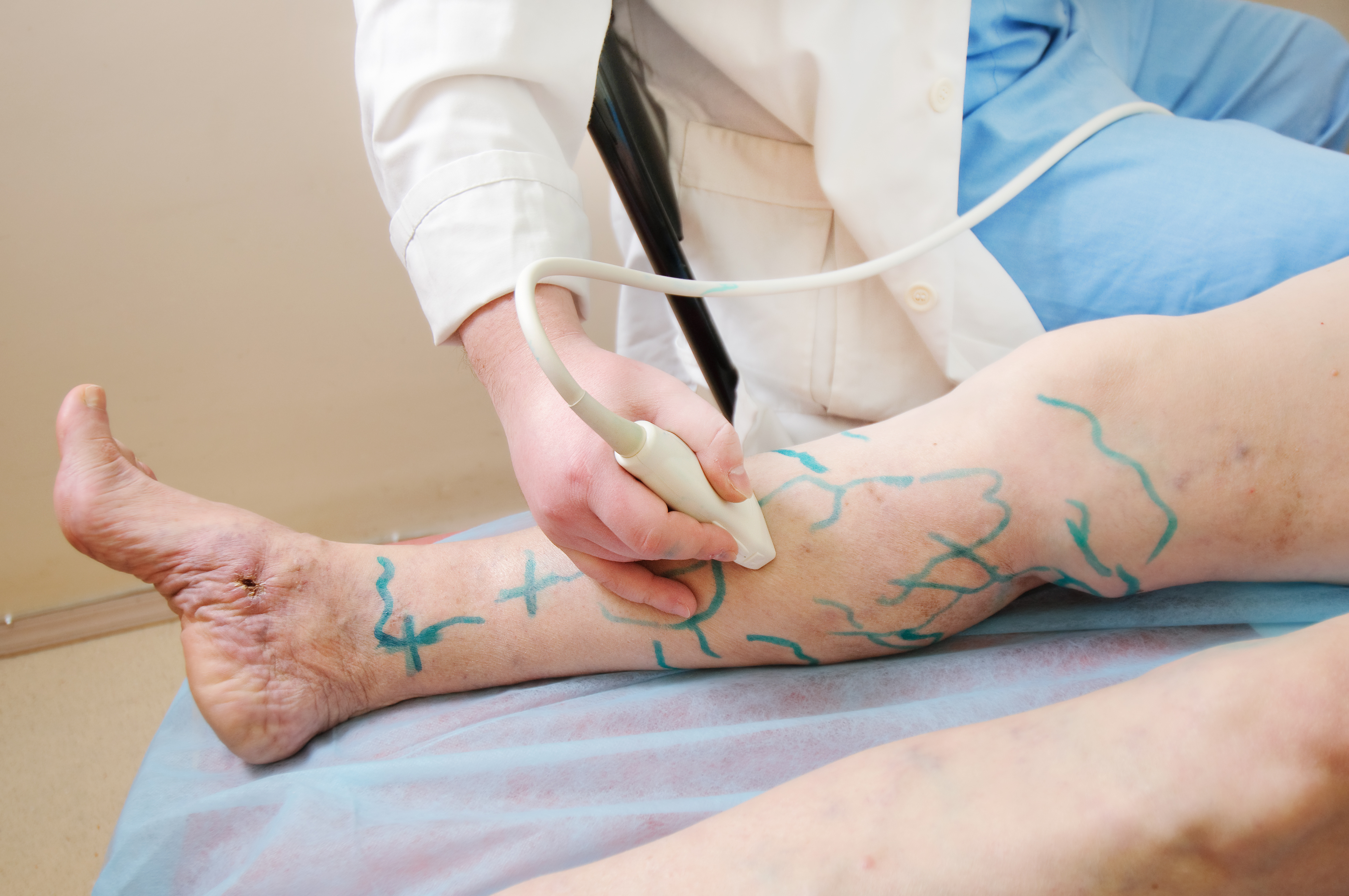

Zespół pozakrzepowy to choroba charakteryzująca się określonymi zmianami anatomicznymi (dermatolipofasciosclerosis, przebarwienia skóry, blizny po zagojonych owrzodzeniach lub czynne owrzodzenie), hemodynamicznymi (obecność refluksu, zwężenia światła żyły lub odcinkowe zamknięcie przepływu) oraz różnymi dolegliwościami, jak chromanie żylne, dokuczliwe kurcze mięśniowe, uporczywe bóle nocne, obrzęki podudzi. Rozwinie się ona u około 20% chorych po incydencie zakrzepicy żył głębokich oraz u ponad 40% jeśli zakrzepica dotyczyła odcinka biodrowo- udowego.
Leczenie przewlekłej niewydolności żylnej
Główną rolę w leczeniu przewlekłej niewydolności żylnej odgrywają metody zabiegowe. Babcock w 1907 roku opracował swoją metodę usuwania żyły odpiszczelowej, w 1956 roku została ona zmodyfikowana przez Cocketa. Do dziś metoda Babcocka-Cocketta jest szeroko stosowana w lecznictwie zamkniętym. Polega ona na usunięciu żyły od piszczelowej sondą oraz, z osobnych cięć skórnych, pozostałych żylaków. Na szczęście dla pacjentów, coraz bardziej popularna jest likwidacja żylaków metodami dostępnymi ambulatoryjnie. Laserowa ablacja (EVLT), para wodna (SVS), skleroterpia umożliwiają zminimalizowanie czasu rekonwalescencji, urazu okoołoperacyjnego oraz uzyskanie optymalnego efektu estetycznego.
Metody endowaskularne w odróżnieniu od metod tradycyjnych pozostawiają niewielkie ślady, wiążą się z mniejszym bólem, szybszym powrotem do zdrowia, a sama procedura jest krótsza. Opierają się na zamknięciu światła chorej żyły od wewnątrz za pomocą wysokiej temperatury lub środka chemicznego. Zabieg wykonuje się pod kontrolą ultrasonograficzną, co pozwala na dużą precyzję zabiegu, nie osiągalną metodami tradycyjnymi.
Bardzo ważna w leczeniu przewlekłej niewydolności żylnej jest kompresjoterapia. Niezależnie od wybranej podstawowej metody leczenia, pacjenci z żylakami powinni stosować wyroby uciskowe II klasy ucisku. Ponadto u pacjentów z grupy ryzyka (obciążeni czynnikami genetycznymi, otyłością, siedzącym/stojącym trybem życia, kobiety w ciąży, osoby palące papierosy, przyjmujące leki immunosupresyjne, antykoncepcję hormonalną, panie w okresie menopauzy lub stosujące hormonalną terapię zastępczą itp.) należy stosować wyroby uciskowe I klasy ucisku (profilaktyczne). Natomiast pacjenci cierpiący z powodu uszkodzenia żylnego układu głębokiego, z wygojonymi lub nawracającymi owrzodzeniami, odwracalnym obrzękiem limfatycznym powinni stosować wyroby III klasy ucisku. IV, najwyższa klasa ucisku zarezerwowana jest dla pacjentów z nieodwracalnym obrzękiem limfatycznym.
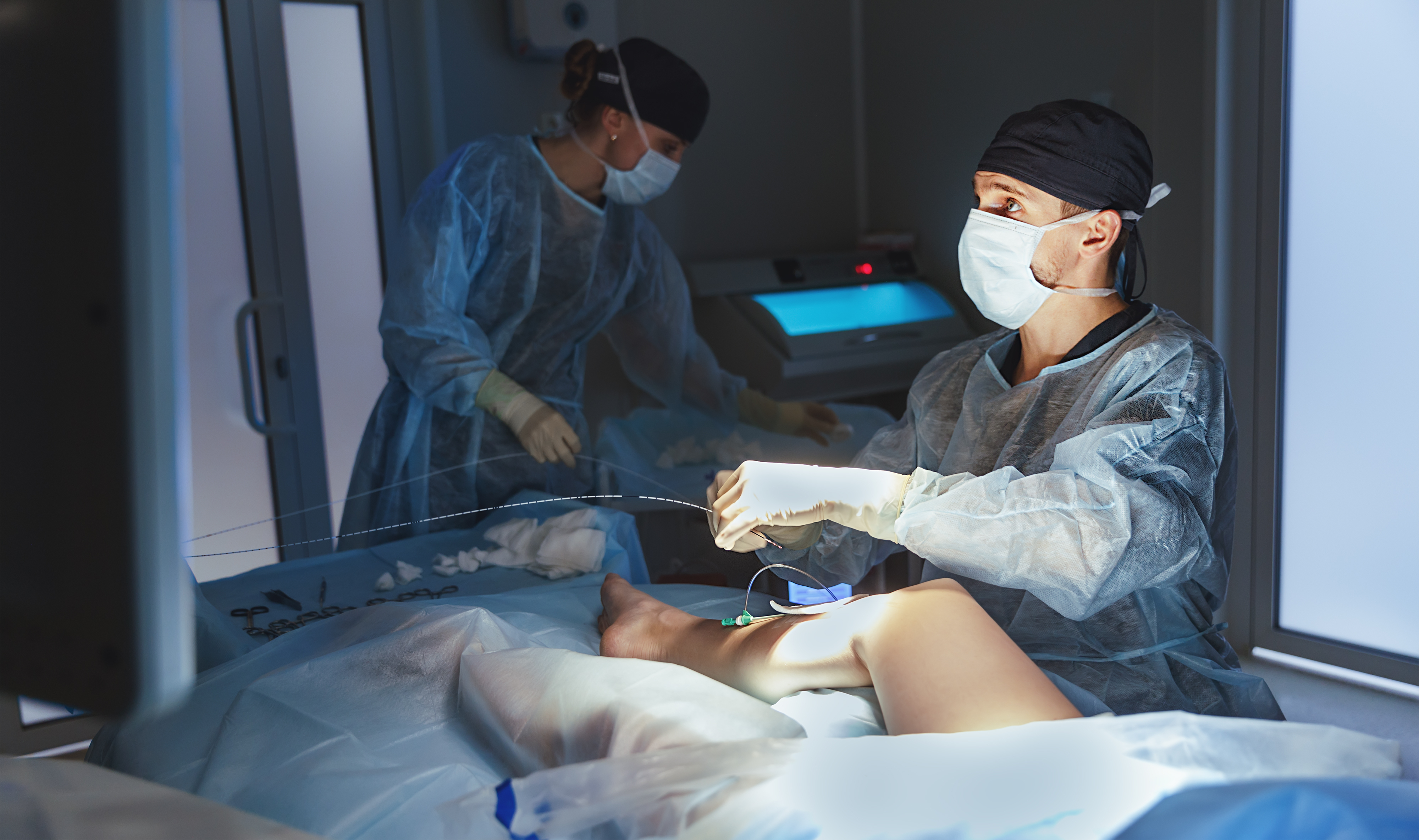

Bagatelizowane przez wielu pacjentów zmiany naczyniowe na kończynach dolnych mogą prowadzić do poważnych powikłań a nawet kalectwa. Biorąc pod uwagę rozpowszechnienie chorób związanych z układem żylnym, jedyną właściwą drogą jest, nawet w przypadku niewielkich zmian, konsultacja u specjalisty.