W przypadku metod klasycznych dość często okazywało się, że przynosiły oczekiwane rezultaty dopiero w momencie połączenia ich ze sobą. Metody wewnątrznaczyniowe pozwoliły natomiast w większości przypadków osiągnąć zakładany efekt terapeutyczny już podczas jednorazowej procedury. Metoda wewnątrznaczyniowa stosowana jest w Stanach Zjednoczonych od po-nad 10 lat, a zdecydowana większość pacjentów posiadających żylaki jest nią leczona. W ostatnich latach nadzieje pokładane są w zastosowaniu kleju medycznego oraz pary wodnej. W Polsce, ze względu na refundację wy łącznie metod chirurgicznych, metody endowaskularne wykonywane są nieco rzadziej, choć niewątpliwie są przyszłością leczenia przewlekłej niewydolności żylnej.
Oceń przydatność artykułu klikając gwiazdkę
Przewlekła niewydolność żylna - jak leczyć?
Większość pacjentów zgłasza się z problemem niewydolności żylnej dopiero w momencie wystąpienia dolegliwości bólowych z obawy przed agresywnym leczeniem i długim okresem rekonwalescencji. Możliwość wyleczenia żylaków bez konieczności wyłączenia z pracy czy codziennych aktywności, a także świadomość mniej inwazyjnego zabiegu zachęcają pacjentów do podjęcia szybszej decyzji o umówieniu się do specjalisty (flebologa). Dzięki temu chirurdzy mają możliwość zapobieżenia dalszemu rozwojowi choroby i zaproponowania prostszych rozwiązań. Pacjenci zaś unikają w ten sposób konieczności przeprowadzania długich i obciążających organizm procedur medycznych.
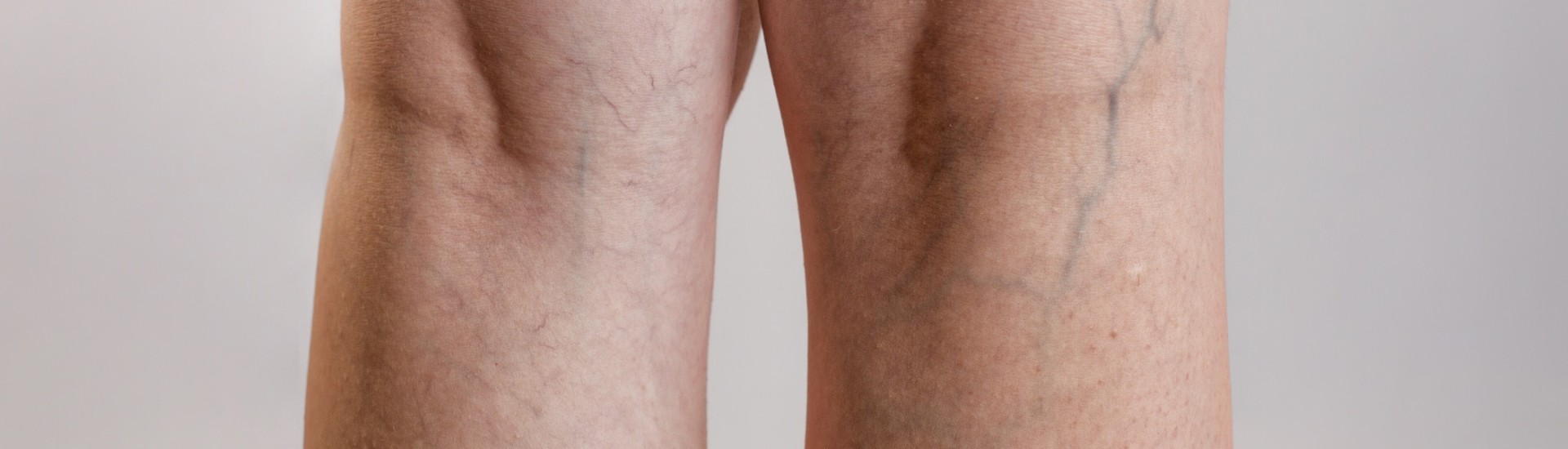
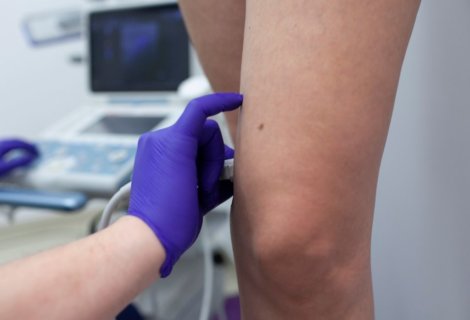
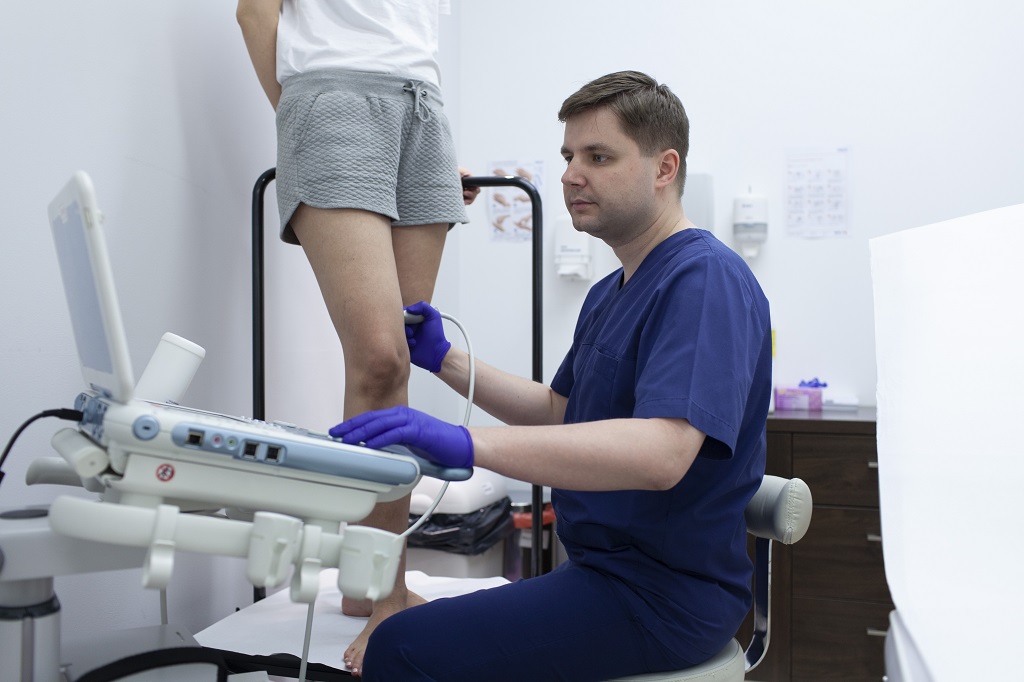
Powierzchowne zmiany estetyczne, które pojawiają się na nogach – poszerzone naczynka, pajączki – mogą, choć wcale nie muszą, być oznaką problemu, który leży głębiej. Jest to moment, kiedy warto zasięgnąć porady lekarza i wykonać USG Doppler z obrazowaniem przepływu. Badanie ultrasonograficzne pomoże nam wykryć większość schorzeń żył i tętnic i podjąć odpowiednie kroki, by nie doprowadzić do dalszego rozwoju choroby.


Często zdarza się, że pacjenci chcąc pozbyć się szpecących naczynek, dowiadują się o przewlekłej niewydolności żylnej. Leczenie zmian estetycznych należy rozpocząć po zdiagnozowaniu i wyleczeniu problemu zasadniczego. Odwrotna kolejność nie miałaby sensu, gdyż efekty leczenia będą znikome i krótkotrwałe. Większe, niewydolne żyły nie odprowadzają odpowiednio krwi z mniejszych naczyń, a te pod wpływem przeciążenia poszerzają się, tworząc widoczne pajączki. Nawet jeśli usuniemy zmiany powierzchowne, a nie wyleczymy generujących powstawanie naczynek żylaków, problem będzie nawracał. Po usunięciu żylaków możemy rozpocząć leczenie estetyczne.
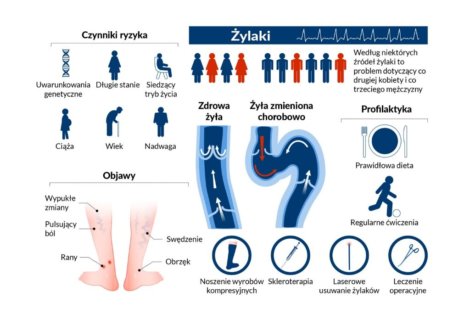
Ryzyko powstawania żylaków zwiększa się z wiekiem, mimo to dość znaczną część pacjentów stanowią osoby młode, obciążone genetycznie oraz te prowadzące siedzący lub stojący tryb życia. Żylaki są niewątpliwie chorobą krajów rozwiniętych, bowiem wpływ na rozwój choroby ma współczesny styl życia. Bardzo ważne jest uświadomienie osób zmagających się z problemami etiologii naczyniowej o możliwościach, jakie przynosi nam współczesna medycyna.
Wizyta u flebologa oraz przeprowadzenie USG Doppler z obrazowaniem przepływu rozwieje wątpliwości i opanuje lęk przed leczeniem. Jeśli USG wykaże, że żyły powierzchniowe są niewydolne, wówczas możemy dać pacjentowi dwie możliwości leczenia. Pierwsza to leczenie chirurgiczne, refundowane przez Narodowy Fundusz Zdrowia, druga to leczenie wewnątrznaczyniowe. W tej chwili nawet pacjentom z bardzo zaawansowanymi, wieloletnimi żylakami możemy zaproponować efektywne i małoinwazyjne leczenie. Nie licząc względów finansowych, leczenie wewnątrznaczyniowe stanowi zdecydowanie atrakcyjniejszą ofertę dla pacjenta aniżeli leczenie operacyjne. Główną zaletą metod jest ich małoinwazyjność, bezbolesność oraz znacz nie krótsza rekonwalescencja. Metody te są więc jak by odwrotne do klasycznego strippingu, a co więcej – pacjent nie leży w łóżku po zabiegu.
Ponadto badania pokazują, że w metodach endowaskularnych problem żylaków nawrotowych występuje zdecydowanie rzadziej (<25%) niż w przypadku klasycznego strippingu, gdzie ryzyko powrotu szacowane jest na 30-80% przypadków w ciągu 5 lat od zabiegu.
Za metodami wewnątrznaczyniowymi przemawiają także względy estetyczne, bo wiem nie pozostawiają długotrwale widocznych śladów. Co więcej, procedury te nie są wykluczone dla osób obciążonych nadwagą czy innymi chorobami. Przeciwwskazania ograniczają się do wady serca, zaburzenia krzepnięcia, ciężkiego uszkodzenia wątroby. U takich osób praktycznie jedyną możliwością jest działanie doraźne, polegające na noszeniu wyrobów uciskowych o stopniowanym ucisku. Kompresjoterapia co prawda nie usunie żylaków, może natomiast zahamować postęp choroby.
Bezwzględnie do lekarza powinny zgłosić się osoby, u których pojawią się wypukłe zmiany o charakterze poszerzonych żył na łydkach, udach lub pod kolanami, odczuwające duży dyskomfort związany z obrzękiem, uczuciem ciężkości i bolesnością kończyn. Niepokojące są również zmiany zapalne w okolicy kostek i na łydkach, a w skrajnych przypadkach pojawienie się owrzodzeń, czyli trudno gojących się ran, co powinno stanowić sytuację alarmową, skłaniającą do natychmiastowego udania się do chirurga. Podobna sytuacja występuje w przypadku osób z objawami sugerującymi zapalenie żył – ból, zaczerwienienie, znaczne miejscowe ocieplenie i tkliwość, a w skrajnych przypadkach wysoka gorączka i duszność czy ból w klatce piersiowej. Wizyta u flebologa zalecana jest również w momencie, gdy nastąpi krwawienie z żylaka bądź obserwuje się znaczne powiększenie żylaków.
Laserowe usuwanie żylaków EVLT
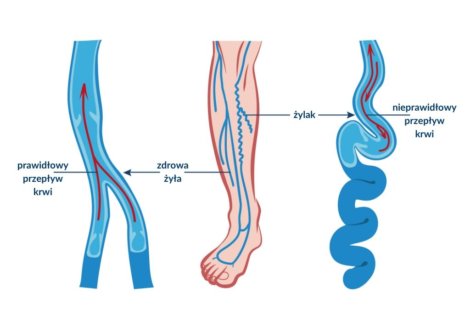
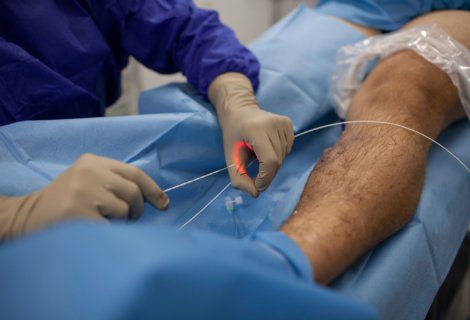
Żylaki to poszerzone żyły z niewydolnymi zastawkami. Nie istnieją skuteczne metody naprawienia zastawek w układzie żył powierzchownych. Uszkodzone żyły możemy wyłącznie usunąć bądź zamknąć. Funkcje zmienionych chorobowo żył przejmują wówczas te zdrowe. W klasycznych metodach zmienione chorobowo żyły są usuwane z organizmu. Metody endowaskularne zamykają niewydolną żyłę od środka, wykorzystując do tego celu wysoką temperaturę, klej lub środek chemiczny. Metoda EVLT (laserowe usuwanie żylaków), wykorzystująca światło lasera, jest w Polsce powszechnie znana i stosowana. Laser podświetla niewydolny pień żylny za pomocą wprowadzonego do jego wnętrza wenflonu włókna laserowego. Uwolniona w ten sposób energia powoduje obkurczenie i zamknięcie niewydolnej żyły, przez co nie ma potrzeby jej usuwania. Metoda ma jednak pewne ograniczenia. Włókno lasera nie nadaje się do zamknięcia żył o krętym przebiegu.
Leczenie żylaków parą wodną
Francuska firma CermaVein, która specjalizuje się w odkrywaniu innowacyjnych, lecz jak najmniej inwazyjnych rozwiązań we flebologii, opracowała i wprowadziła na rynek metodę, opierającą się na wykorzystaniu pary wodnej Steam Vein Sclerosis, w skrócie SVS. Metoda ta stanowi istotny krok w rozwoju nowoczesnych technologii w leczeniu żylaków, bowiem jako jedyna pozwala na zamknięcie niemalże każdych żylaków podczas jednej procedury, zarówno głęboko osadzonych pni żylnych jak i tych widocznych, a co więcej skraca proces leczenia „dużych żylaków”. W przypadku „dużych żylaków” o krętym przebiegu nierzadko konieczne było przeprowadzenie zabiegu chirurgicznego usunięcia żylaków (miniflebektomia), uzupełniającego leczenie wewnątrznaczyniowe. Na rynek polski metoda została wprowadzona w 2012 roku i z powodzeniem jest praktykowana przez większe kliniki flebologiczne. Istotą zabiegu jest wykorzystanie pary wodnej, która do prowadza do zniszczenia śródbłonka i zwłóknienia błony środkowej, co w efekcie doprowadza do zamknięcia niewydolnej żyły. Czysta woda, dostarczana w mikrodawkach pod postacią sprężonej pary wodnej, przenosi energię niezbędną do zamknięcia żyły.
Specjalny przetwornik dawkuje ilość pary do środka naczynia. Żyły o większej średnicy potrzebują bowiem kilkukrotnej dawki i więcej czasu do ich zamknięcia. Para wtryskiwana jest na końcu cewnika, wprowadzonego do żyły poprzez wenflon. Pacjent podczas zabiegu może odczuwać niewielki dyskomfort, jest on jednak nieporównywalny z bólem podczas oraz po klasycznym zabiegu. U większości pacjentów nie ma konieczności zażywania leków przeciwbólowych. Poza zwiększeniem komfortu pacjenta i względami estetycznymi, chyba największą zaletą metody jest jej dostępność przy zamykaniu żył o zbyt płytkim położeniu pod skórą lub krętym przebiegu, np. odcinkowo zmienionych czy pozakrzepowych, które nie kwalifikują się do innych procedur ze względu na trudność w przejściu cewnikiem wewnątrznaczyniowym. Metoda sprawdza się także w leczeniu żylaków nawrotowych. Zabieg przeprowadza się w znieczuleniu miejscowym. Przed zabiegiem, pod kontrolą USG, lekarz określa przebieg żylaków, czyli mapuje żyły w celu zaznaczenia ujścia żyły odpiszczelowej i odstrzałkowej, a także ujścia żylaków niewydolnych pni przeszywających.
Następnie pielęgniarka przygotowuje pacjenta do zabiegu, znieczulając go. W żyłach odpiszczelowych i żylakach o większej średnicy umieszczane są wenflony, przez które wprowadzany jest następnie cienki cewnik, przez który z kolei dostarczana jest sprężona para wodna. Od początku do końca zabiegu lekarz monitoruje jego przebieg na ekranie USG, co zwiększa bezpieczeństwo i kontrolę w trakcie jego trwania. Cała procedura trwa średnio od 20-40 min. Zamknięte parą wodną naczynie ulega zwłóknieniu. Po zabiegu praktycznie jedynym zaleceniem jest ruch i noszenie specjalnej pończochy o stopniowanym ucisku. Kompresjoterapia poprawia odpływ krwi żylnej i chłonki, stanowi więc ważne uzupełnienie wszelkich metod leczenia przewlekłej niewydolności żylnej. Wyroby uciskowe należy nosić przez kilka tygodni, w zależności od stopnia zaawansowania choroby. Pierwsza wizyta kontrolna ustalana jest zwykle po 7-14 dniach po zabiegu. Pacjent może wrócić do codziennych aktywności, nie ma konieczności przejścia na urlop chorobowy. Wyjątek stanowią osoby, które posiadają siedzący lub stojący charakter pracy. W niektórych przypadkach konieczne jest leczenie uzupełniające, polegające na zamknięciu pozostałych drobnych żylaków skleroterapią.

Klejenie żylaków
W ostatnich latach coraz więcej mówi się także o klejeniu żylaków. Zabieg z wykorzystaniem innowacyjnego kleju tkankowego polega na zasklepieniu żylaka poprzez wprowadzenie go wewnątrz naczynia. Główną zaletą metody jest małoinwazyjność, a także brak konieczności zastosowania znieczulenia. Metoda pozwala osiągnąć zadowalające rezultaty, choć w porównaniu z metodą laserową czy parową, ze względu na koszt kleju, jest metodą mało opłacalną.
Metody endowaskularne pozwalają uniknąć nacięć skóry i powikłań związanych z klasycznym zabiegiem operacyjnym. Światłowód lasera, cewnik, który do starcza parę wodną, można wprowadzić przez wenflon bądź w przypadku grubszej skóry przez cienki cewnik. Nie ma więc konieczności nacinania skóry, dzięki czemu możemy osiągnąć bardzo dobre efekty estetyczne. Zamknięte niewydolne żyły ulegają zwłóknieniu i często przestają być widoczne nawet podczas badania USG. Nie możemy jednak zapominać, że usuwane są wyłącznie żyły zmienione chorobowo, reszta żył pozostaje. Bardzo ważna jest więc profilaktyka wtórna. Jeśli pacjent nie będzie stosować się do zaleceń lekarza, nie zmieni stylu życia i nie zadba odpowiednio o własne nogi, żylaki mogą po wrócić.
Rola badania USG Doppler
Na szczęście w większości przypadków wynik badania USG Doppler jest prawidłowy. Możemy się wówczas zająć szpecącymi nogi pajączkami. Żylaki może my usunąć jednorazową procedurą, ale leczenie zmian estetycznych to proces, ciągnący się często miesiącami. Poszerzone naczynka możemy zlikwidować skleroterapią, opierającą się na podaniu środka chemicznego bądź odpowiednio dobraną laseroterapią (laserowa zamykanie naczynek). Zwykle leczenie rozpoczynamy od skleroterapii, która zalecana jest w przypadku żył o nieco większej średnicy. Jeśli to konieczne, zabieg można powtórzyć po ok. 2 tygodniach. Drobne pajączki zamykamy najczęściej laserem Nd:Yag. W przypadku dużej ilości naczynek, zalecana jest seria zabiegów w odstępach ok. 6 tygodni. Dla osiągnięcia jak najlepszego efektu terapeutycznego cz sto stosowane są obie metody.

Dzięki postępowi technologicznemu pacjenci mają możliwość wyleczenia nawet „hodowanych” przez wiele lat żylaków małoinwazyjnymi metodami. Procedury są krótkie, bezbolesne, nie wyłączają pacjenta z codziennych zajęć i co najważniejsze – są bardzo skuteczne. Co więcej, każdy rok przynosi nowe rozwiązania, by jeszcze bardziej poprawić komfort i bezpieczeństwo pacjenta.